-
ŒČČĄŁș ¶àÄÒÂѳȌÛșÏÖą( ±đĂûŁșPCOS,¶àÄÒÂѳȌÛșÏŐś) žĆÊöŁș ¶àÄÒÂѳȌÛșÏŐśÊÇÒ»ÖÖÂŃłČÔöŽóČąșŹÓĐșܶàłäÂúÒșÌć”ÄĐĄÄÒŁŹĐÛŒ€ËŰËźÆœÔöžßĄąČ»ÄÜĆĆÂŃ”ÄÄÚ·ÖĂÚŒČČĄŁŹŚîÏÔÖű”ÄÌŰŐśÊÇÎȚĆĆÂŃĄŁ ÖąŚŽŁș ŒìČéŁș Òő”À·ÖĂÚÎïŒìČé žŸżÆłŹÉùŒìČé ŽÙÂŃĆĘŒ€ËŰŁšFSHŁ© čŹÇ»Ÿ” ŽÆÍȘ(E1) ÉúÓęŸ”
ĄĄĄĄŸßÓĐÔŸÎÉÂÒŁŹ±ŐŸŁŹÎȚĆĆÂŃŁŹ¶àĂ«ŁŹ·ÊĆÖŁŹČ»ÔĐșÏȹ˫ČàÂŃłČÔöŽółÊÄÒĐԞı䣏łÆÎȘ¶àÄÒÂѳȌÛșÏÖąĄŁ»ŒŐßżÉŸß±žÒÔÉÏ”äĐÍÖąŚŽŁŹÒČżÉÒÔÖ»ÓĐČż·ÖÖąŚŽŁŹ”«ÒòĆĆÂŃŐÏ°¶űÖÂČ»ÔĐÔòÊǶàÄÒÂѳȌÛșÏŐś”ÄÖśÒȘÁÙŽČ±íÏÖĄŁ¶àÄÒÂѳȌÛșÏŐś”ÄÈ·ÇĐČĄÒòČ»ÏêŁŹÄżÇ°ÈÏÎȘÊÇÂŃłČČúÉúčę¶àĐÛŒ€ËŰ,¶űĐÛŒ€ËŰ”ÄčęÁżČúÉúÊÇÓÉÓÚÌćÄÚ¶àÖÖÄÚ·ÖĂÚÏ”ÍłčŠÄÜÒìłŁĐÍŹŚśÓĂ”ÄœáčûĄŁ
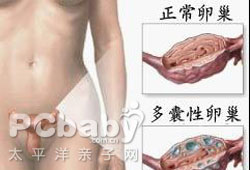
ĄĄĄĄ¶àÄÒÂѳȌÛșÏÖą”ÄČĄÒòÖÁœńÉĐÎŽ¶šÂÛŁŹÒ»Đ©ŃĐŸżÈÏÎȘÓëÒÔÏÂŒžžö·œĂæÓĐčŰŁș
ĄĄĄĄ1ĄąÏÂÇđÄÔŽčÌćčŠÄÜŐÏ°ŁŹPCOS»ŒŐßLHÖ”žßŁŹFSHÖ”Ő곣»òÆ«”ÍŁŹčÊLH/FSHÖź±ÈŽóÓÚ3ŁŹLH¶ÔșÏłÉ”ÄŽÙ»ÆÌćÉúłÉŒ€ËŰÊÍ·ĆŒ€ËŰ(LH-RH)”Ä·ŽÓŠÔöŒÓŁŹčÊÈÏÎȘÏÂÇđÄÔŽčÌćčŠÄÜʧłŁÊDZŸŐś”ÄÆôÊŒ·ąČĄÒòËŰŁŹŽÓ¶ű”ŒÖÂÂŃłČșÏłÉçȚÌćŒ€ËŰ”ÄÒìłŁŁŹÔìłÉÂęĐÔÎȚĆĆÂŃĄŁLHËźÆœÉęžßČ»œöÂöłć·ù¶ÈÔöŽóŁŹ¶űÇÒÆ”ÂÊÒČÔöŒÓŁŹŐâżÉÄÜÊÇÓÉÓÚÍâÖÜĐÛŒ€ËŰčę¶àŁŹ±»·ŒÏ㻯ÞŚȘ»ŻłÉčę¶à”ÄĐÛŒ€ËŰłÖĐűžÉÈĆÏÂÇđÄÔ-ŽčÌć”ÄčŠÄÜĄŁ
ĄĄĄĄ2ĄąÉöÉÏÏÙÆ€ÖÊ»úÄÜÒìłŁŁŹČż·ÖPCOS»ŒŐßÉöÉÏÏÙ·ÖĂÚ”ÄĐÛŒ€ËŰÉęžßŁŹŽËżÉÄÜÊÇÉöÉÏÏÙÆ€ÖÊP450c17Ăž”ÄžŽșÏÎï”śœÚʧłŁÊčçȚÌć Œ€ËŰÔÚÉúÎïșÏłÉÍŸÖĐŽÓ17ôÇÔĐÍȘÖÁŽÆÍȘȱ·ŠĂž”ÄŚè¶ÏĄŁÉöÉÏÏÙ»úÄÜÒìłŁżÉÒÔÓ°ÏìÏÂÇđÄÔŽčÌć-ÂŃłČÖá”ÄčŰÏ”ÒìłŁÓë·ÖĂÚÒìłŁĄŁ
ĄĄĄĄ3ĄąÒÈ”șË۔ֿč(insulin resistance)ÓëžßÒÈ”șËŰŃȘÖąŁŹÄżÇ°ÈÏÎȘÒÈ”șË۔ֿčÓëžßÒÈ”șËŰŃȘÖąÊÇPCOSłŁŒû”ıíÏÖĄŁPCOSžŸĆźÒÈ”șËŰËźÆœÉęžßÄÜÊčÂŃłČĐÛŒ€ËŰșÏłÉÔöŒÓŁŹĐÛŒ€ËŰ»îĐÔÔöžßżÉĂśÏÔÓ°ÏìÆÏÌŃÌÇșÍÒÈ”șËŰÄÚ»·ŸłÎȶšĄŁ°éÓĐžßĐÛŒ€ËŰŃȘÖą”ÄPCOS»ŒŐßÎȚÂÛ·ÊĆÖÓë·ńŁŹŒŽÊčÔŸÖÜÆÚŐ곣ŁŹŸù°éÓĐĂśÏÔ”ÄÒÈ”șË۔ֿ襣ÒČÓĐѧŐßÈÏÎȘžßĆš¶È”ÄÒÈ”șËŰżÉÓëÒÈ”șËŰŃùÉúł€ÒòŚÓI(IgF-I)ÊÜÌćœáșÏŁŹPCOS»ŒŐßÂŃłČŒäÖÊŚéÖŻÉÏIgF-IÊÜÌćÊęÄż±ÈŐ곣ŐߞߣŹÔÚÒÈ”șËŰ”ÖżčŚŽÌŹÏÂŁŹÒÈ”șË۶ÔÂѳȔČśÓĂżÉÄÜÍščęIgF-IÊÜÌć¶ű·ą»ÓŚśÓĂĄŁÒÈ”șËŰșÍ»ÆÌćŒ€ËŰŸßÓĐĐÍŹŚśÓĂŁŹÇ°ŐßżÉŽÌŒ€żĆÁŁÏž°ûÊčÖź·ÖĂÚÔĐÍȘŁŹÊčżĆÁŁÏž°û»ÆÌ滯ŁŹÓŐ”ŒżĆÁŁÏž°û”ÄLHÊÜÌćŁŹÍŹÊ±žÄ±äÉöÉÏÏÙÆ€ÖʶÔACTH”ÄĂôžĐĐÔĄŁ
ĄĄĄĄ4ĄąÂŃłČŸÖČżŚÔ·ÖĂÚĆÔ·ÖĂÚ”śżŰ»úÖÆÒìłŁŁŹÄżÇ°¶àÊęѧŐßÍƶÏPCOS»ŒŐßÂŃĆĘÄÚŽæÔÚijЩÎïÖÊŁŹÈç±íÆ€Éúł€ÒòŚÓ(EgF)ĄąŚȘ»ŻÉúł€ÒòŚÓa(TgFa)Œ°ÒÖÖÆËŰ(Inhibin)”ÈŁŹÒÖÖÆÁËżĆÁŁÏž°û¶ÔFSH”ÄĂôžĐĐÔŁŹÌážßÁËŚÔÉíFSHăĐÖ”ŁŹŽÓ¶űŚè°ÁËÓĆÊÆÂŃĆĘ”ÄŃĄÔńșÍœűÒ»Čœ·ąÓꥣŒŽÂŃłČŸÖČżŚÔ·ÖĂÚĆÔ·ÖĂÚ”śżŰ»úÖÆÒìłŁŁŹÊčÓĆÊÆÂŃĆĘŃĄÔńÊÜŚèÊÇPCOS”Ä·ąČĄÔÒòĄŁ
ĄĄĄĄ5ĄąÒĆŽ«ÒòËŰŁŹÓĐÈËÈÏÎȘPCOSÊÇÒĆŽ«ĐÔŒČČĄŁŹżÉÄÜÊÇ°éĐÔÏÔĐÔÒĆŽ«·œÊœĄŁŽó¶àÊę»ŒŐߟßÓĐŐ곣”Ä46ŁŹXXșËĐÍĄŁÈŸÉ«ÌćÒìłŁŐß±íÏÖÎȘXÈŸÉ«Ì泀±ÛȱʧșÍXÈŸÉ«ÌćÊęÄżŒ°œáččÒìłŁ”ÄǶșÏÌ楣
ĄĄĄĄ6ĄąžßĂÚÈéËŰŁŹÔŒ20%Ą«30%”ÄPCOS»ŒŐß°éžßĂÚÈéËŰŃȘÖąĄŁÓĐÈËÈÏÎȘPRLÄÜŽÌŒ€ÉöÉÏÏÙÆ€ÖÊÏž°û·ÖĂÚĐÛŒ€ËŰŁŹÒòÎȘÉöÉÏÏÙÆ€ÖÊÏž°ûÄ€ÉÏÓĐPRLÊÜÌ楣
ĄĄĄĄ7Ąą·ÊĆÖŁŹPCOS°é·ÊĆÖŐß(BMI≥25)ŐŒ20%Ą«60%ŁŹÌćÖŹ·ÖČŒČ»ŸùÔÈĄŁœüÀŽŁŹRouru”ÈÌáłö·ÊĆÖ-ÊĘËŰ-NPYÖáżÉÄÜÊÇČż·ÖPCOS»ŒŐßÏÂÇđÄÔ-ŽčÌć-LHčę¶È·ÖĂÚ”ÄČĄÒòŁŹŒŽ·ÊĆÖžŸĆź”ÄÊĘËŰ·ÖĂÚÔö¶àŁŹșóŐßÒÖÖÆÏÂÇđÄÔNPYmRNA±íŽïșÍNPY”Ä·ÖĂÚŁŹœâłęNPY¶ÔLH”ÄÒÖÖÆŁŹŽÙÊčLHŽóÁżÊÍ·ĆĄŁ
ĄĄĄĄ1ĄąÔŸÒìłŁŁŹÔÂŸÏĄÉÙĄą±ŐŸŁŹÉÙÊężÉ±íÏÖÎȘčŠÄÜĐÔŚÓ菳öŃȘŁŹ¶à·ąÉúÔÚÇàŽșÆÚŁŹÎȘłőł±șóČ»čæÔòÔŸ”ÄŒÌĐűŁŹÓĐʱ°éÍŽŸĄŁ
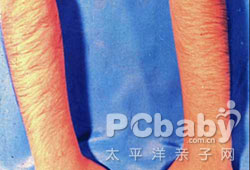
ĄĄĄĄ2Ąą¶àĂ«ŁŹœÏłŁŒûŁŹ·ąÉúÂÊżÉŽï69%ĄŁÓÉÓÚĐÛŒ€ËŰÉęžßŁŹżÉŒûÉÏŽœĄąÏÂòąĄąĐŰĄą±łĄąĐĄžčŐęÖĐČżĄąŽóÍÈÉÏČżÁœČàŒ°žŰÖÜ”Äë„Ă«ÔöŽÖĄąÔö¶àŁŹ”«¶àĂ«”ÄłÌ¶ÈÓëĐÛŒ€ËŰËźÆœČ»łÉ±ÈÀę(ÊÜÌćÊꥹŽÆŒ€ËŰĄąSHBGŒ°Ă«ÄÒ¶ÔĐÛŒ€ËŰ”ÄĂôžĐĐԔȶàÖÖÒòËŰÓ°Ïì)ŁŹÍŹÊ±żÉ°éđĄąĂæČżÆ€ÖŹ·ÖĂÚčę¶àĄąÉùÒô”ÍŽÖĄąÒő”Ù·ÊŽóĄąłöÏÖșíœá”ÈÄĐĐÔ»ŻŐśÏóĄŁ
ĄĄĄĄ3ĄąČ»ÔĐŁŹÓÉÓÚł€ÆÚČ»ĆĆÂŃŁŹ»ŒŐ߶àșÏȹȻÔĐÖąŁŹÓĐʱżÉÓĐĆŒ·ąĐÔĆĆÂŃ»òÁśČúŁŹ·ąÉúÂÊżÉŽï74%ĄŁ
ĄĄĄĄ4Ąą·ÊĆÖŁŹÌćÖŰłŹčę20%ÒÔÉÏŁŹÌćÖŰÖžÊę≥25ŐßŐŒ30%Ą«60%ĄŁ·ÊĆÖ¶àŒŻÖĐÓÚÉÏÉíŁŹŃü/ÍαÈÀę>0.85ŁŹ¶àŚÔÇàŽșÆÚżȘÊŒŁŹËæÄêÁäÔöł€¶űÖđœ„ŒÓÖŰĄŁ
ĄĄĄĄ5ĄąÂŃłČÔöŽóŁŹÉÙÊęČĄÈËżÉÍščęÒ»°ăžŸżÆŒìČ鎄Œ°ÔöŽóĄąÖÊ”ŰŒáÈÍ”ÄÂѳȣŹŽó¶àĐèžšÖúŒìČéÈ·¶šĄŁ
ĄĄĄĄ6ĄąŽÆŒ€ËŰŚśÓĂŁŹËùÓĐČĄÈ˶Œ±íÏÖÎȘŽÆŒ€ËŰŚśÓĂÁŒșĂĄŁŒìČéʱŁŹżÉŒûčŹŸ±đ€ÒșÁż¶àĄąłÖĐűĄąŽóÁżŽÆŒ€ËŰŚśÓÿɳöÏÖÄÚÄ€ÔöÉúčężìŁŹ·Ç”äĐÍĐÔÔöÉúŁŹÉőÖÁ°©±äĄŁ
ĄĄĄĄÏàčŰÔĶÁŁș
ĄĄĄĄ”äĐÍ”ÄPCOSŁŹÔÚÁÙŽČÉÏČ»ÄŃŐï¶ÏŁŹ·Ç”äĐÍ”ÄÔòĐèČÉÈĄÊ”ŃéĐÔŒìČé»òŐßÂŃłČČĄÀíŒìČéÒÔĂśÈ·Őï¶ÏĄŁ
ĄĄĄĄÒ»ĄąŒ€ËŰČ⶚
ĄĄĄĄ1ĄąŽÙĐÔÏÙŒ€ËŰŁșÔŒ75%»ŒŐßLHÉęžßŁŹPSHŐ곣»òœ””ÍŁŹLH/FSH≥3ĄŁ
ĄĄĄĄ2ĄąçȚÌćŒ€ËŰ
ĄĄĄĄ(1)ĐÛŒ€ËŰŁŹ°üÀšŰșÍȘĄąË«ÇâŰșÍȘĄąĐÛÏĄ¶țÍȘșÍ17ÍȘÀàčÌŽŒÉęžßĄŁÓÉÓÚSHBGœ””ÍÊčÓÎÀëÌŹĐÛŒ€ËŰÉęžßĄŁ
ĄĄĄĄ(2)ŽÆŒ€ËŰŚÜÁżżÉŽï140pg/mlŁŹĐÛ¶țŽŒÏà”±ÓÚÂŃĆĘÔçÆÚËźÆœÔŒ60pg/mlŁŹĐÔÏÙÍâŽÆÍȘÉúłÉÔöŒÓÊčE1/E2≥1ĄŁ
ĄĄĄĄ(3)ÉöÉÏÏÙDHEASÉúłÉÔöŒÓŁŹŃȘœŹĆš¶È≥3.3μg/mlŁŹ17ôÇÔĐÍȘÒČÔöžß(Ő곣žčÇ»Ÿ”ŁŹÒÔÖ±œÓčÛČìÂŃłČĐÎÌŹŃ§»òÊ©ÒÔ»îŒìĄąŽ©ŽÌĄąĐšÇĐșÍ”çÀÓ”ÈÖÎÁÆĄŁ
ĄĄĄĄ¶țĄąCTșÍŽĆčČŐń
ĄĄĄĄÒÔŒű¶šșÍłęÍâĆèǻ֌ÁöĄŁÒÔŒű¶šșÍłęÍâĆèǻ֌ÁöĄŁÒÔŒű¶šșÍłęÍâĆèǻ֌ÁöĄŁ
ĄĄĄĄÈꥹÆÊžčÌœČé
ĄĄĄĄÒÔÄâŐïÂŃłČÖŚÁö»òÓûĐĐÂŃłČĐšÇĐʱʩĐĐĄŁ
ĄĄĄĄ1ĄąLH/FSH ŃȘLHÓëFSH±ÈÖ”ÓëĆš¶ÈŸùÒìłŁŁŹłÊ·ÇÖÜÆÚĐÔ·ÖĂÚŁŹŽó¶àÊę»ŒŐßLHÔöžßŁŹ¶űFSHÏà”±ÓÚÔçÆÚÂŃĆĘÆÚËźÆœŁŹLH/FSH≥2.5Ą«3ĄŁČ»ÉÙѧŐßÈÏÎȘLH/FSH±ÈÀęÔöŒÓÊÇPCOS”ÄÌŰŐśĄŁ
ĄĄĄĄ2ĄąĐÛĐÔÀàčÌŽŒ ĐÛŒ€ËŰčę¶àŁŹŰșÍȘĄąĐÛÏ©¶țÍȘĄąDHEAĄąDHEASËźÆœŸùżÉÔöžßĄŁ
ĄĄĄĄ3ĄąŽÆĐÔÀàčÌŽŒ ŽÆÍȘÓëŽÆŒ€ËŰÒìłŁŁŹș㶚”ÄŽÆŒ€ËŰËźÆœŁŹE2ËźÆœČš¶ŻĐĄŁŹÎȚŐ곣”ÄÔŸÖÜÆÚĐԱ仯ŁŹE1ËźÆœÔöŒÓŁŹE1/E2>1ĄŁ
ĄĄĄĄ4ĄąPRL PCOSʱżÉÇá¶ÈÉęžßŁŹ”«ÒòžßĂÚÈéËŰŃȘÖążÉłöÏÖÀàPCOSÖąŚŽŁŹÓŠŒÓÒÔŒű±đĄŁ
ĄĄĄĄ5ĄąÄò17-OHCSșÍ17-KS 24hÄò17-ÍȘÉęžß·ŽÓłÉöÉÏÏÙĐÛŒ€ËŰ·ÖĂÚ”ÄÔö¶àĄŁ
ĄĄĄĄ6Ąą”ŰÈûĂŚËÉÒÖÖÆÊÔŃé żÉÒÖÖÆÉöÉÏÏÙĐÔŒ€Ë۔ķÖĂÚŁŹ·țÓĂ”ŰÈûĂŚËÉ0.5mgŁŹĂż6ĐĄÊ±1ŽÎŁŹčČ4ÌìŁŹ·țșóÈĄŃȘŃùŁŹÈçŃȘÇćÁòËáÍŃÇâÒìĐÛÍȘ»òÄò17-ÍȘÀàčÌŽŒ±»ÒÖÖÆÖÁŐęłŁËźÆœŁŹżÉĆĆłęÉöÉÏÏÙÖŚÁö»òÔöÉúÖźżÉÄÜĄŁ
ĄĄĄĄ7ĄąÈȚĂ«Ä€ŽÙĐÔÏÙŒ€ËŰ(HCG)ŽÌŒ€ÊÔŃé HCGżÉŽÌŒ€ÂŃłČșÏłÉĐÛŒ€ËŰŁŹŚąÉäHCGżÉÒęÆđŃȘœŹĐÛŒ€ËŰËźÆœÉęžßĄŁ
ĄĄĄĄ8ĄąŽÙÆ€ÖÊËŰ(ACTH)ĐË·ÜÊÔŃé ACTHĐË·ÜÊÔŃéżÉŽÙÉöÉÏÏÙÔŽĐÔĐÛŒ€ËŰDHEAŒ°Äò17-KSÔöžßĄŁÍščęHCGŽÌŒ€ÊÔŃ饹”ŰÈûĂŚËÉÒÖÖÆÊÔŃ饹ACTHĐË·ÜÊÔŃéżÉ°ïÖúŒű±đĐÛŒ€ËŰÉęžß”ÄÀŽÔŽĄŁ
ĄĄĄĄ9ĄąÒő”ÀÍŃÂäÏž°ûłÉÊìÖžÊę ÊÇłőČœÁËœâÌćÄÚĐÔŒ€ËŰŚŽżö”ÄŒòÒŚ·œ·šĄŁŰșÍȘčę¶à”ÄÍżÆŹÍùÍùłöÏÖ3ČăÏž°ûÍŹÊ±ŽæÔÚ”ÄÆŹĐÍŁŹĂśÏÔÔöžßʱ3ČăÏž°ûÊęŒžșőÏà”ÈŁŹ”«±ŰĐëÓëŃŚÖąÏàÇű±đĄŁŽÆŒ€ËŰËźÆœżÉÒÔŽÓ±íČăÏž°û°Ù·Ö±ÈÀŽčÀŒÆŁŹ”«Č»ÄÜ·ŽÓłŃȘÒșÖĐŒ€ËŰ”ÄșŹÁżĄŁ
ĄĄĄĄ10Ąą»ùŽĄÌćÎÂČ⶚ ĆжÏÓĐÎȚĆĆÂŃŁŹĆĆÂŃŐßłÊË«ÏàĐÍŁŹÎȚĆĆÂŃŐßÒ»°ăÎȘ”„ÏàĐÍĄŁ
ĄĄĄĄ(1)ĆèÇ»BłŹ ÂŃłČÔöŽóŁŹĂżÆœĂæÖÁÉÙÓĐ10žöÒÔÉÏ2Ą«6mmÖ±Ÿ¶”ÄÂŃĆĘŁŹÖśÒȘ·ÖČŒÔÚÂŃłČÆ€ÖÊ”ÄÖܱߣŹÉÙÊęÉąÔÚÓÚŒäÖÊÖĐŁŹŒäÖÊÔö¶àĄŁ
ĄĄĄĄ(2)ÆűžčÉăÆŹ Ë«ČàÂŃłČÔöŽó2Ą«3±¶ŁŹÈôĐÛŒ€ËŰ”ÄÖśÒȘÀŽÔŽÎȘÉöÉÏÏÙŁŹÔòÂŃłČÏà¶ÔœÏĐĄĄŁ ĄĄ(3)žčÇ»Ÿ”(»òÊÖÊőʱ) ŒûÂŃłČĐÎÌŹ±„ÂúĄą±íĂæČÔ°ŚÆœ»ŹĄą°üÄ€șńĄąÓĐʱżÉŒûÆäÏÂÓĐĂ«ÏžŃȘčÜÍűĄŁÒòÍâ±íŃŐÉ«łÊŐäÖéŃùŁŹËŚłÆÄ”òĂÂѳȣŹ±íĂæżÉŒû¶àžöÄÒŚŽÂŃĆĘĄŁ
ĄĄĄĄ(4)ŸÒő”À”Äžß·Ö±æÁŠ”ÄłŹÉùŒìČéÂѳȣŹÊč”ĂPCOS”ÄŐï¶ÏÓĐÁËÍ»ÆÆĄŁÄżÇ°ŁŹÓĐŸŃé”ÄÒœÉúŚöŐâÏîŒìČéÒŃłÉÎȘŐï¶Ïѧ»ùŽĄĄŁŸÒő”À100%żÉÌœČâ¶àÄÒÂѳȣŹ¶űŸžčČżÓĐ30%”ÄČĄÈË©ŐïĄŁ¶ÔÓÚÎŽ»é·ÊĆ֔ĻŒŐßżÉÓŠÓĂžŰĂĆłŹÉùÀŽŒìČ⥣1986ÄêAdamsÊŚÏȱš”ÀPCOS»ŒŐßÂѳȔijŹÉùÌŰŐśÎȘË«ČàÂŃłČÄÚŸùÓĐ8žöÒÔÉÏÖ±Ÿ¶<10mm”ÄÂŃĆĘŁŹŃŰÖܱßĆĆÁĐŁŹ°éÓĐÖĐŃëŒäÖÊÇűÔöŽóĄŁ¶àÄÒÂŃłČÍšłŁÊÇÔöŽó”ÄŁŹ”«ÒČÓĐŐ곣ŽóĐĄ”ĶàÄÒÂѳȥŁPCOS»ŒŐߔijŹÉùÏàÒČżÉÒÔÊÇŐ곣”ÄĄŁ
ĄĄĄĄ(5)CTĄąMRIÒČżÉÓĂÓÚÂŃłČĐÎÌŹ”ÄŒìČ饣
ĄĄĄĄ1ĄąÒ©ÎïÖÎÁÆŁș
ĄĄĄĄ¶àÄÒÂѳȌÛșÏŐśÖÎÁÆ”ÄÄż”ÄÖśÒȘÊÇœšÁąÓĐĆĆÂŃ”ÄŐ곣ÔŸÖÜÆÚŁŹ»ÖžŽÉúÓęÄÜÁŠŁŹÏûłę¶àĂ«ĄŁÒ»”©œšÁąÁËŐ곣”ÄÔŸÖÜÆÚŁŹŸÍÄÜÊÜÔĐŁŹÂŃłČÒČČ»ÔÙČúÉúčę¶àĐÛŒ€ËŰŁŹ¶àĂ«ÒČËæÖźÏûʧĄŁ»ÖžŽŐ곣ÔŸÖÜÆÚ”ÄÖÎÁÆ·œ·šÈçÏÂŁș
ĄĄĄĄżËÂȚĂŚ·ÒŁŹÒČœĐÂÈÇ·ÓŁŹÊæŸ·ÒĄŁÏÖÔÚÒ»ÖÂÈÏÎȘ¶àÄÒÂѳȌÛșÏÖą”ÄÖÎÁÆÊŚŃĄżËÂȚĂŚ·ÒĄŁżËÂȚĂŚ·ÒÄÜÓŐ”ŒÏÂÇđÄÔÊÍ·ĆŽÙĐÔÏÙŒ€ËŰÊÍ·ĆŒ€ËŰŁŹŒÌ¶űŽÙœűŽčÌćÊÍ·ĆÂŃĆĘŽÌŒ€ËŰŁŹŽÙœűÂŃĆĘŐ곣·ąÓꥣÂŃĆĘŽÌŒ€ËŰĆš¶ÈÔöžßÊÇÓŐ”Œ¶àÄÒÂѳȌÛșÏ՜ȥÈËĆĆÂŃ”ÄčŰŒüĄŁżËÂȚĂŚ·ÒÖÎÁÆÄÜÊč80%ÒÔÉÏČĄÈËĆĆÂŃĄŁŸßÌćÓĂ·šŽÓÔŸÖÜÆÚ”Ú5ÌìżȘÊŒŁŹĂżÌì1ŽÎŁŹĂżŽÎ50șÁżËŁŹÁŹÓĂ5ÌìĄŁÍšłŁÔÚÓĂÒ©șó7Ò»10ÌìłöÏÖĆĆÂŃĄŁÈôÖÎÁÆ1žö2žöÖÜÆÚÎȚЧŁŹŒÓ”œĂżÌì100șÁżËŁŹčČ5ÌìĄŁÓĂÒ©ÖĐČâ»ùŽĄÌćÎÂ(Œû307ÎÊ)ŁŹčÛČìÓĐÎȚĆĆÂŃĐÔË«ÏàÇúÏߥŁ
ĄĄĄĄ2ĄąË«ČàÂŃłČĐšĐÎÇĐłęŁș
ĄĄĄĄÊÊÓĂÓÚŃȘŰșÍȘÉęžßĄąË«ČàÂŃłČÔöŽó¶űDHEAĄąPRLŐ곣(ÌáÊŸÖśÒȘČĄÒòÔÚÂŃłČ)ŐߣŹÇĐłęČż·ÖÂѳȣŹÈ„łęÂŃłČČúÉúčę¶à”ÄĐÛŒ€ËŰŁŹżÉŸÀŐęÏÂÇđÄÔ-ŽčÌć-ÂŃłČÖá”Ä”śœÚÎÉÂÒŁŹ”«ÇĐłę”ÄȿλșÍÇĐłę”ÄŚéÖŻÁżÓëÁÆЧÓĐčŰŁŹÓĐЧÂÊČ»”ÈĄŁÈŃÉïÂÊÎȘ50%Ą«60%ĄŁÊőș󞎷ąÂÊžßŁŹÈçČą·ąĆèÇ»đ€ÁŹŁŹÔòČ»ÀûÓÚÈŃÉïĄŁžčÇ»Ÿ”ÏÂÂŃłČÉŐŚÆÊő»òÇĐłęÊőÒàżÉÊŐ”œÒ»¶šĐ§čûĄŁ
ĄĄĄĄ3Ąą¶àĂ«ÖąÖÎÁÆŁș
ĄĄĄĄżÉ¶šÆÚŒôÈ„»òÍżÒÔ“ÍŃ·ąŒÁ”ŁŹÇĐŒÉ°ÎłęŁŹÒÔ·ÀŽÌŒ€Ă«ÄÒčę¶ÈÉúł€ŁŹÒàżÉŚś”çÊŽÖÎÁÆ»òÓŠÓĂÒÖÖÆĐÛŒ€ËŰÒ©ÎïÖÎÁÆĄŁ
ĄĄĄĄ4ĄąÈËč€ÔŸÖÜÆÚŁș
ĄĄĄĄ¶ÔÓÚÎȚ¶àĂ«”Ä»ŒŐ߶űÓÖÎȚÉúÓęÒȘÇóŐߣŹżÉžűÓèÔĐŒ€ËŰĐĐÈËč€ÖÜÆÚÖÎÁÆŁŹÒÔ±ÜĂâŚÓčŹÄÚÄ€”Äčę¶ÈÔöÉúșÍ°©±äĄŁ
ĄĄĄĄ5ĄąÊÖÊőÖÎÁÆŁș
ĄĄĄĄ°üÀšÂŃłČĐšÇĐÊőșÍžčÇ»Ÿ”ÏÔÎąÊÖÊőÖÎÁÆĄŁ
ĄĄĄĄÂŃłČĐšÇĐÊő(ovarian wedgeresection,OWR)ŁșOWRÖÎÁÆPCOS”ÄÈ·ÇĐ»úŚȘÉĐČ»ÉőĂśÁËĄŁÓĐÁœŚéÎÄÏŚ±š”ÀŁŹOWRșó3Ą«4ÌìŃȘÇćToĄąAdioneĄąE1ĄąE2ĂśÏÔœ””ÍŁŹŽËșóLHÏÂœ”¶űFSHÎȚ±ä»ŻŁŹÊőșó2ÖÜLH/FSH±ÈÖ”»ÖžŽŐ곣ÏàŒÌłöÏÖÂŃĆĘ·ąÓęșÍĆĆÂŃĄŁOWRĆĆÂŃÂÊ80%ŁŹÈŃÉïÂÊ50%ŁŹÊőșóŐłÁŹÂÊ41%(Buttram 1975)ĄŁÓŠÓĂĐÂÏÔÎąÍâżÆŒŒÊőșÍĐÂŐłÁŹÆÁ±Î·š(new adhesive barriermethod)ĄŁżÉÒÔÓĐЧ”Ű·ÀÖčÊőșóŐłÁŹĄŁ
ĄĄĄĄžčÇ»Ÿ”ÂŃłČÖÎÁÆ(Laparoscopic ovariantreatment)ŁșÊÇÒ»ÖÖĐÂŒŒÊőĄŁŒŽÓŠÓĂžčÇ»Ÿ”ĐĐÂѳȶà”ăŚÄ»îŒìÇĐłę(multiple punch biopsyresection,MPBR)ĄąÂѳȔçŚÆ(ovarian cauterization)șÍŒ€čâÂѳȶà”ăÆû»Ż(multiple ovarianvaporization)șÍŒ€čâĐšÇĐĄŁ
ĄĄĄĄ6Ąą¶àÄÒÂѳȌÛșÏÖąÖÎÁÆŚąÒâÊÂÏîŁș
ĄĄĄĄ¶ÔÓÚ¶àÄÒÂѳȌÛșÏÖą”ÄÖÎÁÆŁŹÒȘŐÆÎŐșĂ“¶È”ŁșÒ©ÎïÖÎÁÆĄąÓĂҩʱŒä”ÈŁŹÈçčûŐÆÎŐČ»șĂ¶ÈŁŹ»áËđÉËÂŃłČčŠÄÜŁŹÄËÖÁÒę·ąÈ«ÉíČą·ąÖąŁŹËùÒÔ»ŒŐßÒȘŚńÒœÖö·țÒ©ŁŹČ»ÒȘŚÔĐĐÀĿÓĂÒ©ĄŁ¶űÎąŽŽÊÖÊő¶ÔÓÚ¶àÄÒ”ŒÖ”ÄČ»ÔĐÊÇĿǰ±ÈœÏÓĐЧ”ÄÖÎÁÆ·œ·šĄŁ
ĄĄĄĄ1ĄąÒûÊł”śœÚŁșÖĐÒœÈÏÎȘŁŹ¶àÄÒÂѳȌÛșÏŐśÖśÒȘÓëÉö”ÄÏÈÌìÙśžłČ»ŚăĄąÆąÎžșóÌìÔË»ŻÊ§”śÒÔŒ°žÎÆűÓôœáÓĐčŰĄŁ¶àÄÒÂѳȌÛșÏŐś»ŒŐß”ÄÒûÊłÊÇ·ÇłŁÖŰÒȘ”ÄŁŹșÏÀí”ÄÒûÊłÏ°čßÊÇžšÖúÖÎÁÆ”ÄčŰŒüĄŁ»ŒŐß”ÄÒûÊłÒËÇ攣Ź±ÜĂâĐÁÀ±ŽÌŒ€”ÄÒûÊłŁŹĐèÒȘ±ÜĂâÌđÊłŁŹÂÌ¶čĄąóŠĐ·ĄąÊÁŚÓÒČŚîșĂČ»ÒȘłÔĄŁ
ĄĄĄĄ2ĄąĐÄÇ锜œÚŁș¶àÄÒÂѳȌÛșÏŐś»ŒŐßÔÚŚąÒâÒûÊł”ÄÍŹÊ±ÓŠ·ĆËÉĐÄÇ飏œšÁąÖÎČĄĐĆĐÄŁŹÄÍĐÄÖÎÁÆĄŁÄêÇážŸĆź»ŒÓбŸČĄŐ߶űÎŽŸÖÎÁÆŁŹ”œÖĐĄąÀÏÄêʱ»Œ2ĐÍÌÇÄòČĄ”ÄŒžÂÊșܞߥŁÎŽŸÖÎÁƔıŸČĄ±»ÈÏÎȘÊÇœűĐĐĐԔČÛșÏŐśŁŹÒ»”©łöÏÖŁŹÖŐÉíŽæÔÚĄŁÒòŽËŁŹ»ŒČĄșóÓŠžÄ±äÉú»î·œÊœŁŹ”śŐûÒûÊłŁŹżŰÖÆÌćÖŰŁŹ»ęŒ«ĆäșÏÒœÉúœűĐĐÖÎÁÆĄŁ
ĄĄĄĄÏàčŰÔĶÁŁș